آناتومی مفصل ران - اعصاب و عروق



عروق

منبع:وبلاگ دکتر دقاق زاده




منبع:وبلاگ دکتر دقاق زاده
آناتومی کف پا
 |
یکی از انواع شکستگی های کف پا شکستگی های استرسی در متاتارس ها است. این شکستگی ها خود را بصورت ترک های ریزی در سطح استخوان نشان میدهند و معمولاً به علت افزایش ناگهانی شدت یا مدت راه رفتن و دویدن بخصوص حین تمرینات سخت ورزشی و نظامی ایجاد میشوند. روش ها نامناسب تمرین یا تغییر سطح زمینی که ورزش در آن انجام میشود هم ممکن است از دیگر عوامل ایجاد این شکستگی باشند.

گاهی اوقات خط شکستگی کف پا بصورت کامل است و استخوان به دو قسمت تبدیل میشود. این قطعات ممکن است نسبت به یکدیگر بدون جابجایی بوده یا جابجا شوند. این شکستگی ها معمولاً بدنبال افتادن اجسام سنگین روی پا یا به دنبال پیچ خوردن کف پا بوجود میایند.
گاهی اوقات بدنبال پیچ خوردن مچ و کف پا تاندونی که به قسمت پشتی متاتارس پنجم ( خارجی ترین متاتارس) متصل است تحت کشش ناگهانی قرار گرفته و موجب میشود تکه بزرگی از استخوان که به این تاندون متصل است از بقیه تنه متاتارس کنده و جدا شود.
درد، تورم و خونمردگی از مهم ترین علائم شکستگی های کف پا هستند. بدنبال شکستگی راه رفتن بسیار دردناک میشود. تشخیص این شکستگی ها معمولا بوسیله رادیوگرافی از کف پا و دیدن استخوان شکسته شده در عکس مربوطه است.
 |
در شکستگی های کامل استخوان های کف پا اگر شکستگی جابجا باشد ابتدا توسط پزشک معالج جا اندازی شده و سپس روی کل پا و ساق یک گچ کوتاه گرفته میشود. پا معمولاً بین 2-1 ماه بسته به محل شکستگی در گچ میماند. بیمار معمولاً میتواند با گچ خود راه برود مگر پزشک ارتوپد دستور دیگری بدهد. بندرت برای جااندازی و درمان شکستگی های کف پا نیاز به عمل جراحی پیدا میشود.
منبع:وبلاگ دکتر بیژن فروغ
کشیدگی رباط مچ پا وقتی ایجاد میشود که پا در حین راه رفتن پیچ میخورد. این پیچ خوردگی موجب میگردد تا رباط های جانبی در اطراف مچ پا بخصوص در قسمت خارجی آن تحت کشش بیش از حد تحملش قرار گیرد. در این حال تارهای تشکیل دهنده رباط پاره میشوند. این پاره شدن تارها و فیبرهای میکروسکوپی تشکیل دهنده رباط درجات و شدت های متفاوتی دارد. گاهی اوقات این پارگی ها کم و خفیف بوده و در مواردی ممکن است تمام رباط بطور کامل پاره شود.
وقتی که شدت کشیدگی و پارگی رباط مچ پا کم است میتوان آن را با مچ بند بست و با همین روش درمان کرد ولی در مواردی که شدت کشیدگی زیاد است ترجیح داده میشود که مچ پا به مدت سه هفته به توسط گچ گیری بیحرکت شود.
تشخیص شدت کشیدگی رباط به توسط پزشک معالج و با تکیه بر معاینه و روش های تصویربرداری صورت میگیرد.
متاسفانه بسیاری فکر میکنند درمان کشیدگی و پیچ خوردگی مچ پا به همین چند هفته بستن خلاصه میشود ولی اینطور نیست. کشیدگی مچ پا بیماری سمجی است که اگر بدرستی درمان نشود تا مدتها بیمار را آزار میدهد.
بعد از اتمام درمان سه هفته ای حال چه با مچ بند و چه با گچ گیری بیمار باید تا مدتها نرمش های مخصوصی را انجام دهد که هدف از آنها افزایش قابلیت انعطاف پذیری مفصل و افزایش قدرت عضلات ساق است. اگر این نرمش ها به درستی انجام نشوند پیچ خوردگی مچ پا ممکن است بطور مکرری عود کند.
در صورت باقی ماندن درد مچ پا بیمار باید بررسی شود تا وجود آسیب های همراه مانند آسیب های غضروفی و یا وجود ناپایداری در رباط های مچ پا ارزیابی شوند. در صورت وجود این آسیب ها ممکن است بیمار نیاز به عمل جراحی داشته باشد.
منبع :ایران ارتوپد

پوکی استخوان یا استئوپوروز حالتی است که در آن استخوان شکننده شده و احتمال شکستگی با ضربات کوچک افزایش می یابد . پوکی استخوان از گرفتاری های شایع ، در جوامع بشری است ، که بعد از سن 35 سالگی روند آن در انسان آغاز می شود. حدود نیمی از زنان مسن تر از 45 سال و 90درصد زنان مسن تر از 75 سال به بیماری پوکی استخوان مبتلا می شوند.
مردان مسن نیز به پوکی استخوان دچار می شوند که البته میزان ابتلای آنان کم تر از زنان است. به طور تقریبی از هر 3 زن یک نفر و ازهر دوازده مرد یکی به پوکی استخوان دچارمی شوند . این امر در سال ، منجربه ده ها هزارشکستگی ناتوان کننده ، در مبتلایان می شود که متاسفانه تعداد اندکی از مبتلایان به پوکی استخوان مورد بررسی و ارزیابی قرار می گیرند .
این شکستگی ها به طور عمده دراین نواحی رخ می دهد : گردن ، استخوان ران ، مهره های ستون فقرات و استخوان های مچ دست ، حتی گاهی شکستگی های خود به خود مهره ها ، گردن و استخوان ران هم دیده می شود.
می توان بافت استخوانی را به زبان ساده به صورت زیر تقسیم کرد: استخوان انسان همانند یک ساختمان است که دارای اسکلت بندی ، دیوار چینی و ملات بین آجرهاست. اسکلت این استخوان ها از رشته های قوی و محکمی به نام رشته های کلاژن تشکیل شده که مابین رشته ها را املاح کلسیم پرمی کند. همچنین از آنجا که استخوان ، بافتی زنده است ، محتوی مقدار زیادی سلول های جوان و بالغ استخوانی است که وظیفه ساختن بافت استخوان ها را به عهده دارند.
پوکی استخوان عارضه ای است که با بالا رفتن سن به وجود می آید ، در نتیجه از استحکام بافت و املاح استخوانی کم شده و از مقاومت آن کاسته می شود. استخوان انسان در دوران کودکی از خاصیت ارتجاعی برخوردار است و تحمل فشار زیاد را دارد و به تدریج سفت و محکم می شود ، این مسئله در سن 20 سالگی به اوج خود می رسد ، بین سن 20 تا 35 سالگی استحکام استخوان ها به همان قوت باقی می ماند. به همین دلیل ضربات شدید ، مثل تصادفات می تواند منجر به شکستگی استخوان شود.
اما از این سن به بعد ، به تدریج و با سرعتی کم ، از تراکم استخوان ها کم شده و با بالارفتن سن ، پوک می شوند. در زنان، بعد از سن یائسگی به علت توقف ترشح هورمون های زنانه و نقش مهم این هورمون ها در استحکام استخوان ها ، شیوع پوکی استخوان زیادتر می شود.
به طور تقریبی و با احتمال زیاد همه ما در معرض پدیده ناخوشایند پوکی استخوان قرار داریم.
·افراد مسن در معرض ابتلای بیشتری قرار دارند.
·عارضه پوکی استخوان در نزد خانم ها بعد از سن یائسگی بسیار شایع و زنان ، بیش از مردان به پوکی استخوان مبتلا می شوند ، به ویژه اگر یائسگی زودرس در خانم ها ایجاد شده باشد.
·تحرک بدنی و ورزش ، باعث استحکام استخوان ها در هر سنی می شود. عدم تحرک و استراحت زیاد باعث تحلیل و پوکی سریع استخوان ها می شود و شکستگی استخوانی را بیشتر می کند.
·گاه پوکی استخوان در برخی ازخانواده ها بیشتر دیده می شود. همچنین در بعضی از نژادها مثل بعضی از نژادهای آسیایی این پوکی بیشتر است.
·تغذیه ، نقش مهمی در پوکی استخوان به عهده دارد. افرادی که کلسیم کافی در رژیم غذایی آنها وجود ندارد و یا ویتامینDکافی دریافت نمی کنند، در معرض ابتلا بیشتری هستند.
· همچنین نتایج حاصل از مصرف سیگار و قهوه زیاد هم ، در پوکی استخوان ثبت شده است.
کسانی که خود سیگار می کشند، یاهمنشین سیگاری هاهستند، در معرض پوکی استخوان زودرس قراردارند و زنانی که سیگارمی کشند، دچار پوکی استخوان شدیدتری هستند.
· استفاده طولانی از کورتن ها و یا داروهای ادرارآور، می تواند باعث پوکی استخوان شود. البته قابل ذکر است که مصرف یک یا چند آمپول کورتن در سال چنین اختلالی را ایجاد نمی کند.
· افرادی که از بعضی اختلالات هورمونی مشخص رنج می برند ، مثل پرکاری تیروئید وپارا تیروئید، کم کاری غددجنسی و بیماری کوشینگ در معرض ابتلای بالاتری به پوکی استخوان هستند.
متاسفانه باید گفت پوکی استخوان قبل از بروز عوارض آن علامتی ندارد.علائم هنگامی ایجاد می شود که شکستگی اتفاق افتاده باشد. درد ناگهانی و شدید درستون فقرات ، می تواند از علائم شکستگی های ستون فقرات باشد. ممکن است شکستگی مهره ، بدون درد اتفاق افتد و به صورت خمیدگی ستون فقرات و کاهش قد بیماردیده شود. اگر چه عکس برداری با اشعه ایکس به تشخیص شکستگی کمک می کند ، ولی برای تشخیص زودرس آن روش مناسبی نیست . پس بهتر است کلیه افرادی که درمعرض خطرپوکی استخوان قرار دارند، قبل از شروع عوارض، مورد ارزیابی قرار گیرند و در صورت مبتلا بودن ، اقدامات پیش گیرانه صورت گیرد.
بهترین روش برای تشخیص پوکی استخوان، سنجش تراکم استخوان یا دانسیتومتری است. خوشبختانه امروزه برای سنجش تراکم استخوان دستگاه های جدیدی ساخته شده که می تواند با دقت نسبتاً زیادی ، تراکم استخوانی و نسبت آن ، با استخوان سالم و سن مناسب را اندازه گیری کنند. آزمایش سنجش تراکم استخوانی بدون درد است و تنها چند دقیقه طول می کشد، همچنین احتیاج به آمادگی قبلی ندارد و در طی آن دارویی مصرف نمی شود. این سنجش، پزشک را قادرمی سازد تا شدت پوکی استخوان را اندازه گیری کرده ودرنتیجه استحکام استخوان را بسنجد.
بنابراین بهترین روش پیشگیری ازپوکی استخوان وعوارض آن، رعایت رژیم غذایی مناسب، فعالیت ورزشی مناسب و دوری ازعوامل کمک کننده در افزایش پوکی استخوان ، مانند استعمال دخانیات (به ویژه تمام موارد ذکر شده تا قبل از سن 35 سالگی) و ارزیابی های لازم برای تعیین میزان تراکم استخوانی است.
می توان با روش های بسیار ساده ای خطر پوکی استخوان را کاهش داد:
· با اطلاع از وضعیت استخوان ها به ویژه در خانم ها دردوران نزدیک به یائسگی، به وسیله مشورت با پزشک، به کار بردن روش تشخیص مناسب و در صورت نیاز تجویز دارو های ویژه می توان از پیشرفت بیماری و عوارض حاصل از آن پیش گیری کرد.
·تغذیه مناسب ، از روشهای موثر برای پیش گیری پوکی استخوان است. غذای انسان باید محتوی پروتئین ، املاح کافی و ویتامین های لازم باشد، تا روند پوکی استخوان کندتر شود.
|
 |
کلسیم یکی از اجزای سازنده استخوان است وغذای روزانه هر فرد بالغ ، باید حداقل حاوی 1000 تا1200 میلی گرم کلسیم باشد. البته این مقدار در زنان باردار ، شیرده، یائسه ، افراد مسن و بچه ها بیشتر بوده و بین 1500تا2000 میلی گرم است . همان طور که گفته شد، فرآورده های لبنی مانند شیر، ماست، کشک، قره قوروت، پنیر از منابع مهم و بسیار خوب کلسیم اند . سایر منابع حاوی کلسیم عبارتند از: سبزیجات برگ سبز ، کلم پیچ، شلغم، هویج، پرتقال ، انگور، توت فرنگی، خرمالو، زیتون، جعفری، اسفناج، کرفس، کشمش، بادام، پسته، گردو، حبوبات و غذاهای دریایی مانند ماهی به ویژه ماهی تن، کیلکا و ساردین.
در زیر به مقادیر تقریبی کلسیم در بعضی از مواد ذکرشده اشاره می شود:
| نوع ماده غذایی | مقدار ماده غذایی | مقدار کلسیم به میلی گرم |
| شیر کم چرب | یک لیوان | 290 |
| ماست کم چرب | یک لیوان | 415 |
| پنیر | 30 گرم | 150 |
| کشک | 100 گرم | 430 |
| پسته | 100 گرم | 140 |
| ماهی کنسرو شده با روغن | 100 گرم | 354 |
| ماهی کنسرو شده بدون روغن | 100 گرم | 437 |
| اسفناج | 100 گرم | 93 |
| پرتقال | یک عدد | 56 |
| لوبیای خشک خام | 100 گرم | 144 |
| انجیر خشک | 5 عدد | 126 |
پوکی استخوان یکی از مهمترین عوارض کاهش مصرف کلسیم است و در صورت همراهی با عواملی مانند:کمبود ویتامینC، کمبود ویتامین D، درمان با استروئیدها (کورتون)، بی حرکتی و... برشدت آن افزوده می شود. پس بیاییم با رعایت نکات زیر حافظ سلامتی استخوان ها وجلو گیری از پوکی استخوان خود ، در سن میانسالی و پیری باشیم.
1. هم اکنون که مقدار نیاز روزانه کلسیم خود را می دانید، سعی کنید به میزان لازم از مواد حاوی کلسیم در روز استفاده کنید، تا دچار کمبود میزان کلسیم نشوید. این ذخیره سازی به ویژه در دهه دوم و سوم بسیار پر اهمیت است. در صورتی که نمی توانید مقدارلازم کلسیم را از فرآورده های غذایی طبیعی تهیه کنید ، برای جلوگیری از این بیماری نا خوشایند، سفارش می شود، به مصرف ترکیبات مکمل غذایی موجود در بازار بپردازید.
2. ویتامین D برای سلامتی استخوان ها وجذب کلسیم لازم وضروری است. بنابراین زمانی را در بیرون از منزل بگذرانید، تا آفتاب بتواند پوست را برای ساختن ویتامین Dتحریک کند.
3. به طور منظم ورزش کنید. استخوان های اطفال با ورزش کردن ، محکم می شوند و رشد طبیعی خواهند داشت. البته افراد بالغ نیز باید تحرک کافی داشته باشند. استراحت و عدم تحرک باعث تحلیل بافت استخوانی می شود. بهترین، مفید ترین و کم خرج ترین ورزش برای انسان های بالغ و به ویژه افراد مسن پیاده روی است. توجه داشته باشید که ورزش های تحمل وزن مثل پیاده روی نقش مهمی در رسوب کلسیم در استخوان ها دارند. ورزش هایی که فشار و تحمل استخوانی ندارند، کمتر از ورزش های تحمل وزن در این مسئله اثر مثبت دارند.
4. ازمصرف مواد افزایش دهنده پوکی استخوان مانند سیگار ، قهوه فراوان و ... خودداری کنید.
5. جایگزینی هورمون های زنانه ، در خانم های یائسه زیر نظر پزشک می تواند مانع پوکی استخوان زودرس شود.
اگر پس از سنجش تراکم استخوان، معلوم شد که مبتلا به پوکی استخوان هستید، با نظر پزشک خود می توانید تحت درمان های زیر قراربگیرید: درمان های متفاوتی هم اکنون برای پوکی استخوان وجود دارد که هر کدام با توجه به شرایط بیمار برای وی انجام می گیرد.
از جمله تجویز ترکیبات حاوی کلسیم و ویتامینD، تجویز ترکیبات فلوراید و دارو های کاهنده سرعت پوکی استخوان مانندEtidronale &Alendronale و... که تمام موارد ذکر شده بسیار پر خرج و گران هستند و تنها موارد اول یعنی کلسیم و ویتامینD قابل دسترس تر، کم هزینه تر و برای عموم قابل استفاده تراست.
در نهایت در نظر داشته باشید که تغذیه مناسب سرشار از کلسیم و پروتئین، فعالیت و دوری ازعدم تحرک و انجام ورزش های مناسب از زمان کودکی و نوجوانی، بهترین و کم خرج ترین توشه و روش پیشگیری برای جلوگیری از پوکی استخوان است.
منبع:تبیان
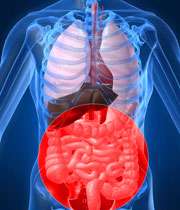
علائم
مشکلات گوارشی
دل درد
اسهال یا یبوست
نفخ
علت
بر اساس یک نظریه، در این بیماری پیام های بین مغز و روده مختل می شوند و باعث انقباضات غیر طبیعی عضلات روده ای می شوند.
بیمار هیچ نشانه ای از بافت ملتهب و یا ناهنجاری ساختاری در دستگاه گوارشی ندارد.
افراد در معرض خطر
زنان دو برابر مردان دچار این عارضه می شوند.
افراد دارای سابقه خانوادگی ابتلا به سندرم روده تحریک پذیر
معمولا از 20 سالگی علائم شروع می شوند.
این عارضه به همراه افسردگی و اضطراب نیز رخ می دهد.
اثر سندرم روده تحریک پذیر بر زندگی فرد
در طی اسهال های مکرر، برای بیمار ممکن نیست که بیرون یا مسافرت برود. در برخی موارد شدید، بیمار حتی بیرون غذا نمی خورد و با کسی معاشرت نمی کند.
عوامل موثر بر سندرم روده تحریک پذیر
برای کنترل علائم سندرم روده تحریک پذیر باید بدانید که چه عواملی آن را بدتر می کنند. استرس، خوردن برخی غذاها، تغییرات هورمونی و برخی داروها بر سندرم روده تحریک پذیر اثر دارند.

راه های درمان سندرم روده تحریک پذیر
پروبیوتیک: پروبیوتیک ها باکتری هایی هستند که باعث کاهش رشد میکروب های خطرناک در لوله گوارش می شوند. بهترین آنها در ماست است. پروبیوتیک باعث توقف اسهال می شود.
دارو :اگر تغییرات غذایی در کاهش علائم اثر نکرد، پزشک داروهایی را برای اسهال و یا یبوست تجویز می کند.
داروهای ضد افسردگی و ضد اسپاسم : داروهای ضد افسرزگی بر پیغامبرهای شیمیایی در لوله گوارش موثرند و موجب کاهش درد و گرفتگی روده می شوند. اگر گرفتگی روده خیلی شدید است، از داروهای ضد اسپاسم استفاده کنید.
روغن نعنا: اگر شما خواهان معالجه این بیماری با مواد طبیعی هستید، روغن نعناع را مصرف کنید. تحقیقات نشان داده که مصرف روغن نعناع در کاهش علائم سندرم روده تحریک پذیر تاثیر دارد.
روان درمانی: نوعی از روان درمانی که افکار مثبت و واقعبینانه را جایگزین افکار منفی می کند، باعث کاهش استرس و کاهش علائم سندرم روده تحریک پذیر می شود.
هیپنوتیزم: هیپنوتیزم باعث عدم آگاهی می شود و بیمار درد را از خود دور می کند. تحقیقات نشان داده که هیپنوتیزم باعث می شود درد، علائم گوارشی و اضطراب وابسته به سندرم روده تحریک پذیر کاهش یابد.
تمدد اعصاب : برخی از مردم یاد می گیرند که از طریق مدیتیشن، تنفس عمیق و سایر کارها، اعصاب خودرا آرام کنند. این روش ها برای افراد دارای سندرم روده تحریک پذیر نیز مفید است.
ورزش : افراد دارای سندرم روده تحریک پذیر تمایلی به ورزش کردن ندارند، به خصوص در مواقعی که علائم شروع می شود. فعالیت بدنی به هضم غذا و کاهش استرس کمک می کند.
توصیه ها
سندرم روده تحریک پذیر یک بیماری مزمن می باشد و بیماران ممکن است دوره هایی را بدون علائم و دوره های دیگر با علائم شدید تجربه کنند.
یک دفترچه را برای نوشتن غذاها و نشانه های بیماری داشته باشید. این دفترچه می تواند علائمی را که قبلا به آنها اهمیت نمی دادید، برای شما مشخص کند.
منبع:تبیان
سینوس تارس یک کانال کوچک استخوانی است که بین استخوان های قاپ ( تالوس) و پاشنه ( کالکانه) قرار گرفته است. بر اثر فشار های زیادی که به مچ پا وارد میشود، بر اثر چرخش شدید پا به خارج و یا بر اثر مشکلات بیومکانیک در پا (مانند صافی کف پا) این بیماری ایجاد میشود. اکثر بیمارانی که این عارضه را دارند سابقه پیچ خوردگی مچ پا را در قبل میدهند. علائم سندم سینوس تارسمهمترین این علائم عبارتند از
درمان سندروم سینوس تارس
منبع:ایران ارتوپد
| |||
استخوان پاشنه بزرگترین استخوان مچ پا می باشد. شکستگی آن شایعترین شکستگی در میان استخوان های مچ پا بوده و حدود 2% تمام موارد شکستگی ها را شامل می شود.
حدود 70-40 درصد موارد این شکستگی ها از نوع داخل مفصلی همراه با جابجایی بوده و 95 درصد این شکستگی ها در سنین 45-21 سالگی رخ می دهد.
|
|
این شکستگی ها غالباً در اثر سقوط ارتفاع بوجود می آیند. در 9-5 درصد موارد دوطرفه و در 10 درصد موارد شکستگی در دیگر نواحی بدن بخصوص درستون مهره ای سینه ای و کمری نیز مشاهده می شود. در این موارد حتی ممکن است با وجود آسیب مهره ها، بیمار از درد ناحیه کمری شکایتی نداشته باشد پس معاینه عصبی دقیق این ناحیه از ستون مهره برای تشخیص ضروری است.
 |
حرکات مچ طبیعی است ولی محدودیت واضح حرکات چرخش به داخل و خارج مفاصل استخوانهای میانی مچ پا که تقریباً همیشه صدمه می بینند، وجود دارد.
در بسیاری موارد شکستگی خرد شده پاشنه، شکستگی جسم مهره (معمولاً در نواحی سینه ای تحتانی یا کمری فوقانی) وجود دارد. این حالت نشان دهنده آن است که این شکستگی در اثر سقوط از ارتفاع ایجاد شده است.
برای تشخیص شکستگی پاشنه رادیوگرافی رخ و نیم رخ محوری از مچ پا لازم است.
رادیوگرافی پاشنه سمت مقابل و ناحیه ستون مهره ای سینه ای، کمری حتی در بیمارانی که شکایتی ندارند لازم است.
منبع: وبلاگ دکتر بیژن فروغ
| تاندون | |
|
استخوانهای جمجمه شامل استخوانهای سر و صورت است که شامل ۲۹ قطعه استخوانی است: ۸ قطعه استخوان کاسه سر، ۱۳ قطعه استخوان مربوط به صورت، ۶ قطعه استخوان کوچک و ریز گوش (۳ قطعه در هر گوش میانی)، یک قطعه استخوان فک تحتانی (ماندیبل) و یک قطعه استخوان لامی (hyoid) که در ناحیه حنجره قرار دارد.
کاسه سر از ۸ قطعه استخوان پهن و نا منظم ساخته شده است. استخوان پیشانی (frontal bone)، بخش قدامی و بخش قدامی فوقانی کاسه سر را تشکیل داده اند. دو استخوان آهیانه (partial bones) راست و چپ، بخش اعظم نواحی فوقانی و جانبی کاسه سر را می سازند. ۲ استخوان گیجگاهی (temporal) راست و چپ، بخش اعظم نواحی فوقانی و جانبی قاعده و کناره های کاسه سر را تشکیل می دهند. استخوان پروانه ای (sphenoid bone) همراه با استخوان پرویزنی (ethmoid bone) و بخش های تحتانی استخوان پیشانی نیمه قدامی قاعده سر را تشکیل می دهند. استخوان پس سری (occipital bone) نیز بخش خلفی تحتانی کاسه سر و بخش عمده ای از نیمه خلفی قاعده مغز را می سازد.
در پشت مجرای گوش خارجی یک زائده گرد برآمده به طرف پایین و قابل لمس موسوم به زائده پستانی (mastoid) و بر روی بخش تحتانی استخوان گیجگاهی یک زائده نسبتاً دراز و باریک موسوم به زائده نیزه ای (styloid process) وجود دارد.
۱۳ استخوان ناحیه صورت یک سوم بخش میای نمای قدامی جمجمه را تشکیل می دهند، این استخوانها شامل: ۲ استخوان فک فوقانی که از جلو بهم متصل شده اند، ۲ استخوان کامی (palatine bone) برای کامل کردن فک فوقانی در بخش خلفی، ۲ استخوان اشکی (lacrimal bones) و ۲ استخوان گونه ای (zygomatic or cheek bones) که به همراه استخوانهای پیشانی، پروانه ای و پرویزنی کاسه چشم را می سازند، حفره بینی نیز بوسیله استخوانهای کاسه سر و ۲ استخوان بینی (nasal bones)، استخوان شاخک تحتانی بینی و استخوان تیغه بینی بوجود می آید.
استخوانهای گوش (ear ossicles) استخوانهای ریز و کوچکی در حفره گوش میانی در هر استخوان گیجگاهی هستند که موسوم به استخوان چکشی (melleus bone)، سندانی (incus) و رکابی (stapes) هستند که دیواره های خارجی و داخلی حفره گوش میانی را بهم وصل می کنند.
استخوان لامی یا هیوئید استخوانی u شکل است که بوسیله رباطهای موجود در بین زائده نیزه ای استخوان گیجگاهی و این استخوان به حالت معلق در جلوی گردن نگه داشته می شود. این استخوان بخشی از حنجره را تشکیل می دهد و محل اتصال برخی از عضلات حرکت دهنده دهان و زبان است.
منبع:پایگاه علمی
در برخی موارد كف پای صاف علت این مشكل است. در ورزشكاران حرفه ای نیز ممكن است قوس بیش از حد كف پا موجب احساس درد تیر كشنده و ناگهانی در كف پا شود. مشكل این افراد معمولا مزمن است و درمانهای طولانی را طی كرده اند.
در بسیاری از بیماران تمرینات توانبخشی و كفی ها و كفشهای طبی تسكین دهنده هستند. این كفی ها و كفشها از وارد شدن فشار ، ضربه و شوك به كف پا جلوگیری می كنند و از قوس طبیعی كف پا محافظت می كنند. این كفی ها دارای بالشتك نرمی در ناحیه پاشنه هستند و باید در داخل كفش ، چكمه و هر آنچه كه با آن راه می روید مانند دمپایی روفرشی قرار گیرند. اگر فقط یك پاشنه ی شما مشكل دارد نیز باید از هر دو كفی برای هر دو پاشنه استفاده كنید و مراقب باشید كه با پای برهنه پیاده روی نكنید.
برای تسكین درد و برطرف شدن مشكل شما تمرینالت كششی هم برای تاندون آشیل و هم برای فاشیای كف پا (بافت همبندی كه در كف پا قرار دارد) اهمیت دارد.
2. شنا روی دیوار برای كشش تاندون آشیل:تاندون آشیل یك بافت فیبری است كه از انتهای عضلات پشت ران و ساق منشا می گیرد و به استخوان پاشنه متصل می شود. بنابرین این تمرین را ابتدا با زانوی مستقیم و سپس با زانوی خمیده انجام دهید تا هر دو قسمت تاندون آشیل تحت كشش قرار گیرند. این تمرین را دوبار در روز انجام دهید.
در حالت اول روبروی دیوار بایستید و كف دستها را در مقابل شانه روی دیوار قرار داده و پاها را مطابق شكل و یكی را در جلوی دیگری قرار دهید. پای جلویی باید حدود 30 سانتیمتر از دیوار فاصله داشته باشد. زانوی جلو را فقط كمی خم كنید ، زانوی عقب را مستقیم نگه دارید و با كف دستها به دیوار تكیه كنید تا در ساق پای عقب كشش احساس كنید. چند ثانیه صبر كنید و بعد رها كنید. این تمرین را 10 مرتبه تكرار كنید. ![]()
وقتی به حالت طبیعی و با زانوهای کاملا صاف ایستاده ایم، باید دو زانو و دو قوزک در کنار یکدیگر قرار گیرند اما همیشه این اتفاق نمی افتد و به دلایل مختلف فاصله دو زانو یا دو قوزک از هم زیاد میشود...
حتما شما نیز در کوچه و خیابان یا در میان بستگان و اقوامتان با کودکان یا بزرگسالانی مواجه شده اید که دچار چنین اختلالی باشند. این دو حالت یعنی پای پرانتزی (کمانی) یا پای ضربدری اگر به موقع و از همان کودکی اصلاح نشود، می تواند دردسرساز باشد.
▪ قوس داخلی پای کودکان تازه متولدشده طبیعی است؟
نوزادان هنگام تولد دچار حالت هایی در اندام ها به خصوص پاها هستند که ناشی از وضعیت قرارگیری شان داخل رحم است. یکی از این حالت ها پای پرانتزی است و بیشتر نوزادان در بدو تولد دچار آن هستند. این وضعیت به مرور و با بزرگ تر شدن کودک اصلاح می شود.
▪ یعنی تا چه سنی؟
تقریبا تا حدود یک سالگی این حالت باقی می ماند. قوس پاها در کودکان چاق واضح تر و بیشتر به نظر می رسد. والدین نیز در زمان راه رفتن کودک توجه بیشتری به شکل اندام تحتانی او می کنند و نگرانی ها و سوال هایی برایشان پیش می آید و به پزشک مراجعه می کنند اما باید بگویم نام این وضعیت پای پرانتزی فیزیولوژیک است و تا ۵/۲ سالگی کاملا اصلاح می شود، گرچه ممکن است در برخی موارد، حالت عکس این وضعیت یعنی زانوی ضربدری ایجاد شود. معمولا پای پرانتزی کودک به مرور بعد از راه افتادنش اصلاح می شود و به درمان هم نیازی ندارد.
▪ پس والدین کودک چگونه باید متوجه چنین مشکلی در پاهای کودکشان شوند؟
اگر در فاصله زمانی چند ماه فاصله قوس دو پا تغییر کرد، یعنی بیشتر شد باید به بیماری های دیگر هم مشکوک شویم. یکی از این بیماری ها نرمی استخوان به دلیل کمبود ویتامین D است. نرمی استخوان باعث می شود انحراف موجود تشدید و به پای پرانتزی تبدیل شود. این وضعیت به درمان فوری نیاز دارد. پای پرانتزی ناشی از کمبود ویتامین D دوطرفه و قرینه است. البته بیماری نادر دیگری نیز وجود دارد که مربوط به اختلال رشد فوقانی استخوان درشت نی مربوط است که در سنین بالای ۳ سالگی نمایان می شود. این بیماری «بلانت» نام دارد و به نام پزشکی به نام آقای بلانت ثبت شده است. کودکان دچار این مشکل اغلب پسر هستند و وزن بالایی هم دارند. پاهای پرانتزی به مرور بیشتر می شود و حدود نیمی از موارد یک طرفه و نیمی از موارد هم دوطرفه است. اگرچه در بیشتر موارد پای پرانتزی کودکان دیده می شود ولی در بیماری بلانت ممکن است از حدود ۱۱ ۱۰ سالگی بیماری نمایان شود. مواردی از تغییرشکل ساق پا نیز وجود دارد که در افراد بالغ دیده می شود و زمینه ژنتیکی دارد.
▪ درباره راه های تشخیص و درمان پای پرانتزی توضیح دهید.
امروزه در پای پرانتزی ناشی از کمبود ویتامین D تشخیص به وسیله اندازه گیری میزان ویتامین D خون است. در گذشته از روش دیگری یعنی رادیوگرافی مچ دست برای اثبات بیماری استفاده می شد ولی عیب رادیوگرافی این است که کمبود ویتامین D باید بسیار طولانی باشد که تغییر در مچ دست ایجاد کند بنابراین تشخیص زودرس ممکن نیست. به همین علت بهترین راه برای دانستن وجود نرمی استخوان، اندازه گیری سطح ویتامین D خون است. در مواقعی که نرمی استخوان به دلایل ژنتیکی است، تغییرات شدیدی در سوخت وساز فسفر بدن دیده می شود. این مورد نادر و از نظر درمان و شناسایی به موقع بیماری بسیار حائز اهمیت است. در صورتی که با درمان دارویی اصلاح نشود، وسایل کمکی ارتوپدی و بریس ها کاربرد پیدا می کنند. در بیماری بلانت تشخیص به وسیله عکس از زانو امکان پذیر است. به محض اطمینان از وجود این بیماری باید از بریس برای درمان آن استفاده کرد. کودکان بالای ۳ سال و نیم در بیشتر مواقع به جراحی نیاز دارند و گاهی بعد از عمل جراحی، احتمال عود وجود دارد.
▪ در ابتدا به پاهای ضربدری اشاره کرده اید. لطفا در این باره نیز توضیح دهید.
پای پرانتزی در سن ۳ سالگی به بعد ممکن است به پای ضربدری تبدیل شود. اگر زمینه ژنتیکی برای تشدید آن وجود نداشته باشد، این حالت طبیعی قلمداد می شود و تا سن ۵ تا ۶ سالگی ادامه می یابد.
پای ضربدری نیز می تواند ناشی از نرمی استخوان باشد ولی با توجه به اینکه اکثر کودکان در سن ۴ ۳ سالگی و بعد از آن در معرض هوای آفتابی قرار می گیرند به ندرت ممکن است کمبود ویتامین D رخ دهد و بیماری های استخوانی مثل پای ضربدری بیشتر به دلیل بیماری های کلیوی است. مورد شایع دیگری که باعث افزایش زاویه ضربدری دو پا می شود، صافی کف پاهاست. در اینجا هم وزن بالای کودک یک عامل منفی است و باعث افزایش انحراف زانوها می شود. خستگی ناشی از صافی کف پاها و انحراف زانوها با هم، باعث کمترشدن فعالیت فیزیکی کودک و تشدید حالت ضربدری پاها می شود. معیار بررسی حالت ضربدری زانوها فاصله دو قوزک پاهاست.
▪ این تغییرات چطور اصلاح می شوند و آیا اصلا قابل اصلاح هستند؟
بله، این تغییرات را باید تا ۱۰ سالگی با کمک کفش های طبی اصلاح کرد و تاخیر آن بعد از ۱۰ سالگی ممکن است شانس اصلاح را کمتر کند. معیارمان در علم ارتوپدی این است که اگر تا سن ۱۰ سالگی فاصله دو مچ پا کمتر از ۱۰ سانتی متر نباشد، جراحی ضرورت می یابد. انحراف زانوها با هر مقداری، زمینه ساز آرتروز در آینده است. درمان پاپرانتزی یا ضربدری در سنین پایین به مراتب راحت تر است، بنابراین در صورت بروز انحراف دو پا و اثبات بیماری توسط پزشک با اقدام به موقع می توان جلوی هرگونه عارضه ای را در آینده گرفت.
منبع:آفتاب
ساییدگی مفصل روندی غیر قابل بازگشت است. ساییدگی و آرتروز مفصل با خراب شدن غضروف شروع شده و بعد از مدتی استخوان زیر غضروف هم خراب میشود. بدن قابلیت ترمیم غضروف را ندارد. پس صحبت از درمان ساییدگی موضوعیتی ندارد بلکه باید در مورد مدیریت این بیماری سخن گفت.
بسیاری از بیماری ها بجای درمان مدیریت management میشوند. بطور مثال فشار خون در بسیاری اوقات درمان نمیشود بلکه مدیریت میگردد. پزشک با اقدامان خاصی که دارو یکی از آنها است سعی در کاهش فشار خون کرده و این اقدامات برای مدت نامحدودی ادامه میابند.
مدیریت ساییدگی و آرتروز مفصل ران بسته به شدت آن متفاوت است. در مواردی که بیماری هنوز در مراحل ابتدایی است میتوان با رعایت اقداماتی موجب کاهش درد و محدودیت حرکتی مفصل شد. کاهش وزن، اجتناب از انجام فعالیت های سنگین بدنی و ورزشی، کم کردن دفعات نشست و برخاست، استفاده از صندلی بجای نشستن بر روی زمین، استفاده از توالت صندلی دار و تقویت عضلات لگن با انجام ورزش هایی مانند شنا میتواند درد و محدودیت حرکت مفصل ران را کاهش داده و سرعت پیشرفت آرتروز را کم کند.
در مواردی که شدت ساییدگی بیشتر شده باشد میتوان با انجام استئوتومی هایی از شدت درد و محدودیت حرکات کم کرده و پیشرفت بیماری را کند کرد. بسته به محل آسیب میتوان از استئوتومی . استئوتومی های بالای استخوان ران کمک گرفت. در عمل جراحی استئوتومی، استخوان به توسط متخصص ارتوپدی در محل های خاصی بریده شده و سپس قطعات استخوانی در وضعیت مناسبی در کنار یکدیگر قرار گرفته تا جوش بخورند. به این ترتیب با تغییر نسبی در شکل استخوان های اطراف مفصل ران میتواند توزیع نیروهای وارده به مفصل را مناسب تر کرده و از پیشرفت آرتروز جلوگیری کرده و یا حداقل پیشرفت آن را کند کرد.
در مواردی که آرتروز و ساییدگی شدید باشد بهترین درمان آن تعویض مفصل ران است. در این نوعی عمل جراحی سر استخوان ران و لایه درونی حفره استابولوم خارج شده و با اجزاء مصنوعی جایگزین میشوند. این عمل جراحی درد و محدودیت حرکتی و لنگش بیمار را از بین میبرد.
منبع:ایران ارتوپد
قریب به ۱۰% از کودکانی که به دنیا می آیند دچار نوعی از معلولیت می باشند که با فیزیوتراپی به موقع می توان در معلولیت موجود اقدامات موثری را انجام داد و از جمله این معلولیتها عبارتند از : فلج مغزی ، فلج اطفال ، فلج زایمانی (ارب پالزی) ، تور تیکولی (کودکانی که با گردن کج به دنیا می آیند) ، اختلال در مچ پا (مثل کف پای صاف ، و پا چنبری و غیره).
|
» فیزیوتراپی در بیماریهای زنان فیزیوتراپی در بیماری های زنان را با هدف کاهش درد و از بین بردن برخی عفونتها و چسبندگی ها که در بافتهای مختلف دستگاه تناسلی ایجاد می شود و نیز تقویت عضلات ناحیه شکم و اطراف لگن انجام داد و از جمله این موارد عبارتند از : کمر درد که منشا آن بیماری های زنان است ، ضعف عضلات ناحیه شکم و لگن و بیمار های التهابی و در برخی از جراحی های دستگاه تناسلی زنان و غیره. |
|
» فیزیوتراپی در اعمال جراحی حال عمومی بیماران و جلوگیری از ایجاد و کنترل و حفظ دامنه حرکات مفاصل اطراف محل عمل برای از بین بردن درد و جسبندگی و محدودیت حرکتی می توان از فیزیوتراپی استفاده کرد و از جمله موارد آن عبارتند از : سوختگیها و در برخی اعمال جراحی در ناحیه فک و صورت و غیره. |
|
» فیزیوتراپی در بیماریهای پوستی در بیماریهای پوستی می توان با کاهش درد به بهبودی سریع و بهتر صدمات پوستی کمک کرد و از جمله این بیماریهای پوستی عبارتند از : سوختگی پوست و زنا و آکنه و لوپوس و در اعمال جراحی پلاستیک و اعمالی که برای زیبایی انجام می شود با کنترل چسبندگی محل عمل و غیره. |
» فیزیوتراپی در بیماران بستری در بخشهای بیمارستان با توجه به اینکه وقتی بیماران عزیز در بیمارستان بستری می شوند از هر گونه حرکت عاجزند که به دنبال آن خشکی مفاصل و ضعف عضلات و نیز تجمع ترشحات درریه آنها و نیز بیماریهای زخم بستر آنها را تهدید می کند و برای پیشگیری از بوجود آوردن این مشکلات لازم است بعد از تجویز پزشک هر روز حداقل یک نوبت فیزیوتراپیست با انجام حرکات فعال و غیرفعال و نیز تمرینات تنفسی و همچنین با ارائه راهنمایی های لازم از به وجود آوردن گرفتاری بیشتر پیشگیری می کند و زمینه لازم برای توانبخشی بیمار را فراهم می کند.
|
» فیزیوتراپی در بیماریهای قلبی و تنفسی فیزیوتراپی در بیماران تنفسی شامل اصلاح الگوی تنفسی تقویت عضلات سیستم تنفسی و تخلیه ترشحات داخل ریه و مجاری تنفسی و همچنین تحریک رفلکس سرفه و آموزش روشهای تنفسی و تمرینات تنفسی می باشد و همچنین آموزش وضعیت های خاص برای تخلیه ترشحات از ریه می باشد و برای درمانی در بیمارستان قلبی شامل : بهبودی وضعیت بیمار و نیز افزایش کارایی سیستم قلبی عروقی که از جمله موارد قلبی ِ تنفسی عبارتند از : جراحی در ناحیه قفسه سینه ، ضعف در عضلات سیستم تنفسی ، شکستگی دنده ها ، بیماریهای تنفسی مثل پنومونی یا ذات الریه ، آمبولی ریه ، آبسه ریه ، برونشکتازی ، آتلکتازی ، برونشیت مزمن ، آمفیزم و آسم و سرطان عناصر تنفسی و غیره . و نیز بیماری هایی همچون ایسکمی قلبی ، ترومبوفلبیت ، واریس و غیره. |
» فیزیوتراپی در سالمندان با توجه به اینکه سالمندان عزیز با بالا رفتن سن و کاهش فعالیت روزانه دچار ضعف و ناتوانی می شوند لازم است زیر نظر فیزیوتراپیست ماهر به حرکت ورزشی ادامه داده و از بروز مشکلات پیشگیری نمایند. در پایان اشاره به این نکته ضروری است که یکی از دلایل ثمر بخش بودن درمان بیماران در کشور های پیشرفته وجود ارتباط تنگاتنگ بین پزشک معالج از قبیل : جراح ارتوپد ، جراح اعصاب ، داخل اعصاب ، متخصص روماتولوژی ، متخصص قلب و عروق و متخصص ریه و جراح و … با سایر کادر درمان همچون تیم توانبخشی (فیزیوتراپیست) می باشد بنابرین اگر روزی بتوانیم بین پزشک معالج و فیزیوتراپیست ارتباط تنگاتنگ درمانی را بیش از پیش تقویت کنیم فیزیوتراپی می تواند گام بلندی را در درمان فیزیکی بیماران سکته مغزی ، فلج اندام ها ، آرتروز زانو ، ضایعات مفاصل و ستون فقرات و عوارض شکستگی ، ضایعات نخاعی ، بیماران قلبی و عروقی و ریوی و … بردارد.
منبع:فیزیوتراپی
دكتر تورج يزدي در گفتوگو با ایسنا اظهار كرد: ديسك گردن يك غضروف بين معضلي دو مهره مجاور گردن را شامل ميشود.
وي ادامه داد: در اثر فشارهاي مكانيكي و حركات ايجاد شده، به تدريج ديسكهاي گردن دچار تغييراتي شده كه از حالت نرمال خود خارج و در نهايت سبب بيرون زدگي ديسك ميشود.
وي با اشاره به علائم ديسكهاي گردن تصريح كرد: يك دسته از علائم شامل علائم ناشي از فشار بر روي ريشههاي عصبي و دوم فشار بر روي نخاع ميباشد.
دكتر يزدي خاطرنشان كرد: علائم فشار بر روي ريشههاي عصبي گردن انتشار يابنده بوده و از گردن و شانه به سمت اندامهاي فوقاني منتشر ميشود.
وي يادآور شد: بيمار غير از درد احساس بي حسي يا خواب رفتگي در دست دارد و برخي بيماران دچار احساس كاهش قدرت دستها ميشوند و از سوي ديگر، بعضي بيمار در اولين بار متوجه اختلال در حركات ظريف دستها هنگام نوشتن ميشوند.
عضو هيات علمي دانشگاه علوم پزشكي يزد در ادامه به ايسنا گفت: آسيبي كه با فشار بر روي نخاع بروز ميكند، جدي بوده و اين بيماران با كاهش قدرت اندام فوقاني مراجعه ميكنند. همچنين ممكن است به تدريج اختلال در راه رفتن و حركات پاها ايجاد شود.
وي افزود: از آنجا كه برخي بيماران به علائمي مثل فشار بر روي دست چپ مبتلا ميشوند لذا تشخيص بيماري قلبي عروقي براي آنان داده ميشود كه بايد مراقبت باشند.
دكتر يزدي، درد ناحيه گردن، سپس سر، شانهها و بين دو كتف را از ديگر علائم ديسك گردن نام برد و گفت: براي برخي بيماران حركات گردن بخصوص خم شدن گردن و حركت سر به عقب بسيار دردناك است و همچنين بعضي بيماران هنگام خم كردن سر به جلو احساس برق گرفتگي در تمام ستون فقرات مي كنند.
اين متخصص مغز و اعصاب توصيه كرد: در بيماراني كه دچار علائم ناشي از فشار بر روي ريشه عصبي ميشوند در مرحله اول درمانهاي طبي شامل استفاده از گردن بند داروهاي ضد التهابي و سرانجام ورزشهاي گردن توصيه ميشود.
وي با بيان اين مطلب كه اكثر بيماراني كه دردهاي ناشي از فشار عصبي دارند با اين درمانها بهبود مييابند، افزود: ولي بيماران مقاوم به اين درمانها نيازمند اعمال جراحي هستند و در مقابل بيماران داراي علائم فشار بر روي نخاع بدون قيد و شرط نيازمند عمل جراحي هستند كه عمل جراحي سبب تخليه و كاهش فشار بر روي عصب ميشود.
عضو هيات علمي دانشگاه علوم پزشكي يزد خاطرنشان كرد: درمان ديسك گردن به دو تكنيك عمل جراحي از جلو پشت گردن صورت مي گيرد كه معمولا براساس وضعيت ديسك و تجربه و راحتي دست پزشك جراح انجام ميشود.
وي كاربران كامپيوتر، حسابداران، خياطان و آرايشگران و افرد كه امور دفتري دارند را از افراد مستعد به ديسك هاي گردن دانست و گفت: از آنجا كه ديسكهاي گردن در اين افراد شايعتر است لذا اين افراد بايد ورزشهاي گردن بويژه ورزشهاي ايزومتريك به طور مرتب و روزانه انجام دهند تا عضلات گردن و شانه آنها تقويت شوند و از برند ديسك گردن جلوگيري شود.
اين متخصص و جراح مغز و اعصاب در پايان خطاب به افراد شاغل كه معمولا در اكثر مواقع سرشان در يك وضعيت قرار دارد، توصيه كرد: اين افراد در مراحل اوليه قبل از ايجاد علائم و درد در ناحيه گردن و سوزش ناحيه بين دو كتف بايد ورزش كنند.
منبع:سلامت نیوز
اگر میخواهید استخوان های قوی داشته باشید باید از آنها استفاده کنید. هر چه به استخوان نیروهای بیشتری اعمال شود قویتر میشوند. دقیقاً به همین علت است که فضانوردانی که مدت زیادی در حالت بی وزنی بسر میبرند به علت کاهش فشار وزن بر روی استخوان هایشان بتدریج دچار پوکی استخوان میشوند.
همچنین کسانی که فعالیت بدنی کمی دارند و کم راه میروند کاهش تراکم استخوان پیدا میکنند. خانم ها بخصوص باید تاکید بیشتری از آقایان به سلامت استخوان های خود داشته باشند. آنها باید سعی کنند بخصوص در دوران جوانی و میانسالی استخوان های قوی برای بدن خود بسازند چون در سنین بعد از یائسگی بیش از مردان در معرض از دست دادن تراکم استخوان هایشان قرار خواهند گرفت.
پوکی استخوان در همه افراد مسن بوجود میاید. این روند در خانم ها در سنین بعد از 50 سال شدت بیشتری میگیرد ولی اگر وقتی جوان هستید عادت به ورزش پیدا کنید و فعالیت بدنی خود را در سنین بالا هم ادامه دهید سرعت پیشرفت پوکی استخوان را کاهش خواهید داد. گرچه اندازه و تراکم استخوان در هر فرد تابع ژنتیک اوست ولی بدست آوردن اندازه و تراکم حداکثر، نیازمند انجام فعالیت بدنی و ورزشی است.
 |
بهترین زمان برای اینکه استخوان های بدنمان را قوی کنیم زمان نوجوانی یعنی بین 20-10 سالگی است. استخوان ها در سنین 30-20 سالگی هم قویتر میشوند ولی در سالهای بعد از سی سالگی تراکم استخوان های بدن شروع به کاهش میکند. مصرف سیگار و الکل این روند کاهش تراکم استخوان را تسریع میکند. حفظ تراکم استخوان برای زنان اهمیت بیشتری از مردان دارد چون تراکم استخوانهایشان نسبت به مردان در سنین پایینتری شروع به کاهش میکند، حتی وقتی استخوان هایشان حداکثر تراکم را دارند باز هم تراکم آنها از مردان کمتر است.
بارداری و شیردهی ممکن است تراکم استخوان خانمها را کاهش دهد. تراکم استخوان در سنین بعد از یائسگی باز هم کاهش بیشتری پیدا میکند. بهترین راه برای حفظ تراکم استخوان در خانم ها انجام فعالیت های بدنی منظم است. بهترین این ورزش ها آنهایی هستند که در حالت ایستاده انجام میشوند و در هنگام انجام آنها استخوان ها و عضلات در مقابل نیروی جاذبه کار انجام میدهند.
استخوان یک بافت زنده است. در بافت استخوانی سلول هایی وجود دارند که مرتباً استخوان نو میسازند. در کنار آن سلول هایی هم هستند که استخوان را جذب میکنند. فعالیت همزمان این دو دسته سلول موجب میشود که بافت استخوان مرتبا نو شود. با انجام ورزش های بدنی مستمر موجب میشوید تا استخوان شما مرتباً در معرض نیروهای وارد از طرف جاذبه زمین و عضلات متصل به آنها قرار بگیرد و این نیروها سلول های استخوان را به نحوی تحریک میکنند تا در مجموع استخوان بیشتری ساخته شده و تراکم بافت استخوانی بیشتر شود.
بهترین فعالیت های بدنی و ورزشی برای بدن عبارتند از دویدن، جهیدن، کوه نوردی، ورزش های تیمی مثل فوتبال، بسکتبال و والیبال، ورزش های آئروبیک، تنیس و دیگر ورزش های با راکت، اسکی، اسکیت و ورزش های رزمی.
گرچه شنا و دوچرخه سواری برای سیستم قلبی و عروقی بسیار مفیدند ولی استخوان ها را خوب تقویت نمیکنند. باید روزی حداقل نیم ساعت و هفته ای حداقل چهار روز ورزش کرد. البته ورزش بجز تقویت استخوان ها موجب افزایش قدرت عضلانی، بهتر شدن هماهنگی بین حرکات، بهبود عملکرد سیستم قلبی عروقی، بهبود وضع روحی و بسیاری منافع دیگر هم میشود.
منبع:ایران ارتوپد